آترزی گوش فقدان مجرای گوش باز است که ممکن است اکتسابی یا مادرزادی باشد. آترزی شنوایی اکتسابی اغلب به دلیل یک فرآیند التهابی یا به دنبال تروما یا جراحی گوش است.
آترزی مادرزادی گوش نیز یک ناهنجاری در مجرای شنوایی خارجی است که منجر به کاهش شنوایی رسانایی عمیق در نوزاد می شود که تا آخر عمر ادامه می یابد.
در شرایط آترزی مادرزادی شنوایی، گوش میانی ممکن است از نظر ساختاری و عملکردی کاملا طبیعی باشد یا ممکن است ناهنجاری های همزمان داشته باشد. برای حفظ شنوایی و اجازه دادن به رشد طبیعی گفتار و زبان در مواجهه با این ناهنجاری مادرزادی، تشخیص و درمان فوری لازم است، که نقش تیم پزشکی حرفه ای را در مراقبت از بیماران مبتلا به این بیماری برجسته می کند.
آناتومی گوش خارجی
آترزی گوش فقدان مجرای گوش باز است که ممکن است اکتسابی یا مادرزادی باشد. برای درک بهتر آترزی گوش کمی با آناتومی گوش خارجی آشنا شویم. گوش انسان را می توان به سه قسمت تقسیم کرد: گوش داخلی، میانی و خارجی.
گوش خارجی از گوش (یا پینا) و مجرای شنوایی خارجی تشکیل شده است. گوش خارجی با هدایت امواج صوتی به غشای تمپان و گوش میانی از نظر عملکردی برای شنوایی مهم است.
اگرچه از دست دادن پینا همچنان میتواند باعث شود که بیماران شنوایی با عملکرد طبیعی داشته باشند. همچنین در صورت لزوم، پینا پشتیبانی ساختاری برای سمعک و عینک فراهم میکند.
از نظر جنینی، گوش خارجی از اولین شکاف حلقی و قوس اول و دوم حلقی ایجاد می شود. گوش خارجی، به طور خاص، از ساختار His رشد می کند و بقایای این ساختارهای جنینی می توانند تا زندگی پس از زایمان به صورت کیست یا فیستول باقی بمانند که در صورت عفونی شدن بعداً مشکل ساز می شوند.
بنابراین، عدم ادغام این ساختارها در رحم منجر به ناهنجاری گوش خارجی و کاهش شنوایی هدایتی می شود. درجه ناهنجاری می تواند از کانال های گوش استنوتیک (قطر کمتر از 4 میلی متر) تا کانال های گوش کاملا آترتیک متفاوت باشد.
علت آترزی گوش
آترزی گوش شنوایی اکتسابی، اگرچه نادر است، اما اغلب به دنبال ترومای گوش خارجی، مانند تصادفات وسایل نقلیه موتوری، زخم های گلوله، یا جراحی گوش مشاهده می شود. در موارد نادر، تنگی کانال و آترزی در شرایط تغییرات نئوپلاستیک و فرآیندهای التهابی ایدیوپاتیک توصیف شده است.
بیشتر بخوانید
همچنین علت دقیق آترزی مادرزادی شنوایی اغلب چند عاملی است. چندین سندرم تعریف شده با ناهنجاری های گوش همراه است، اما بیشتر موارد ایدیوپاتیک هستند.
آترزی گوش مادرزادی در نهایت در نتیجه اختلال در رشد جنینی طبیعی از اوایل هفته ششم بارداری است. این اختلال که به طور تصادفی رخ می دهد، بر ایجاد اولین شکاف حلقی که مسئول توسعه مجرای شنوایی خارجی است تأثیر می گذارد.
اغلب آترزی شنوایی مادرزادی به چندین سندرم از جمله گلدنهار، تریچر کالینز و کروزون مربوط می شود.
چندین عامل خطر خارجی نیز شناسایی شده است. اینها شامل مصرف ایزوترتینوئین مادر، مصرف تالیدومید مادر، اختلال عروقی اغلب به دلیل سوء مصرف کوکائین مادر و دیابت مادر می شوند.
میزان شیوع آترزی گوش
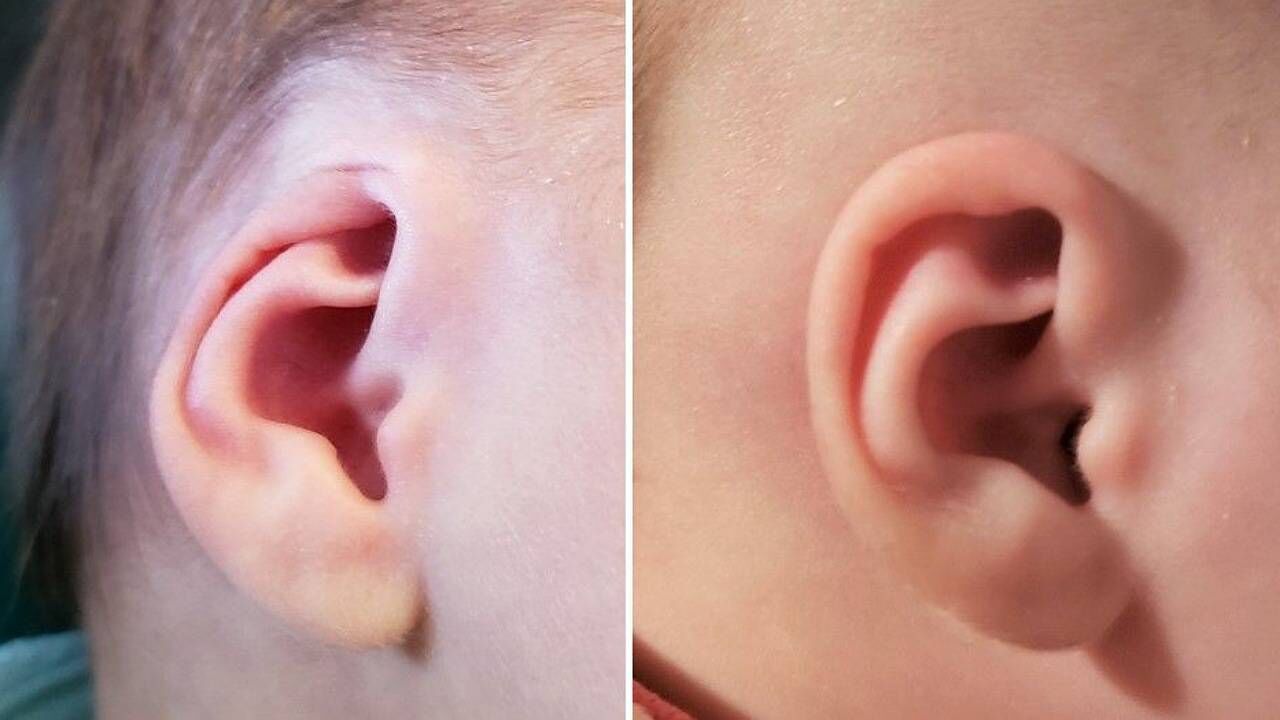
آترزی مادرزادی شنوایی در 1 از 10000 تا 20000 تولد رخ می دهد. در اکثر موارد یک طرفه است و بیشتر در سمت راست رخ می دهد. احتمال ابتلا به آن در مردان 2.5 برابر بیشتر از زنان است. آترزی شنوایی اغلب با درجات مختلف میکروتیا همراه است که ممکن است با میزان ناهنجاری همزمان گوش میانی مرتبط باشد.
کودکان مبتلا به آترزی شنوایی یک طرفه معمولاً تا زمانی که گوش دیگر تحت تأثیر قرار نگرفته باشد، رشد گفتار طبیعی دارند و معمولاً شنوایی و رشد گوش طبیعی در گوش سالم دارند.
علت ایجاد آترزی گوش
درک رشد جنینی گوش انسان برای درک پاتوژنز آترزی گوش مادرزادی، چه به صورت مجزا و چه در ارتباط با سایر ناهنجاری های جمجمه صورتی، ضروری است. گوش خارجی مجموعاً از کمک قوسهای اول و دوم حلقی و اولین شکاف حلق ایجاد میشود.
یک معاینه فیزیکی کامل برای ارزیابی علل التهابی موضعی که ممکن است به آترزی شنوایی کمک کند، مورد نیاز است. سابقه ترومای اخیر، عفونت های مکرر گوش خارجی یا جراحی گوش بیرونی اغلب تشخیص و علت زمینه ای را پیشنهاد می کند.
در غیاب هر یک از این عوامل خارجی، انقباض ایدیوپاتیک مجرای شنوایی باید به عنوان یک وضعیت بالقوه روماتولوژیک خود ایمنی بررسی شود.
تشخیص آترزی شنوایی
شک بالینی برای آترزی گوش مادرزادی ممکن است در چند روز اول زندگی در نوزاد تازه متولد شده شروع شود. ارزیابی اولیه مستلزم معاینه کامل گوش خارجی و همچنین سایر ویژگی های جمجمه-صورتی مانند فک پایین، حفره دهان، ستون فقرات، چشم ها و عملکرد عصب صورت می باشد.
شایعترین علائم آترزی گوش شامل یک گوش توسعه نیافته است که ممکن است بهعنوان یک گوش کوچک یا گوشهای کوچک ظاهر شود. همچنین مجرای شنوایی خارجی ممکن است تنگ، کوتاه باشد و یا وجود نداشته باشد.
ارزیابی ویژگی های خارج جمجمه نیز باید در معاینه گنجانده شود. هر کودکی که در غربالگری شنوایی نوزاد خود شکست می خورد، باید به طور دقیق تری مورد بررسی قرار گیرد تا از باز بودن مجراها اطمینان حاصل شود.
این موضوع می تواند یک معاینه چالش برانگیز برای انجام یک نوزاد تازه متولد شده باشد و در صورت وجود هرگونه نگرانی، ارجاع فوری به متخصص گوش و حلق و بینی کودکان ضروری است.
ارزیابی آترزی شنوایی مادرزادی
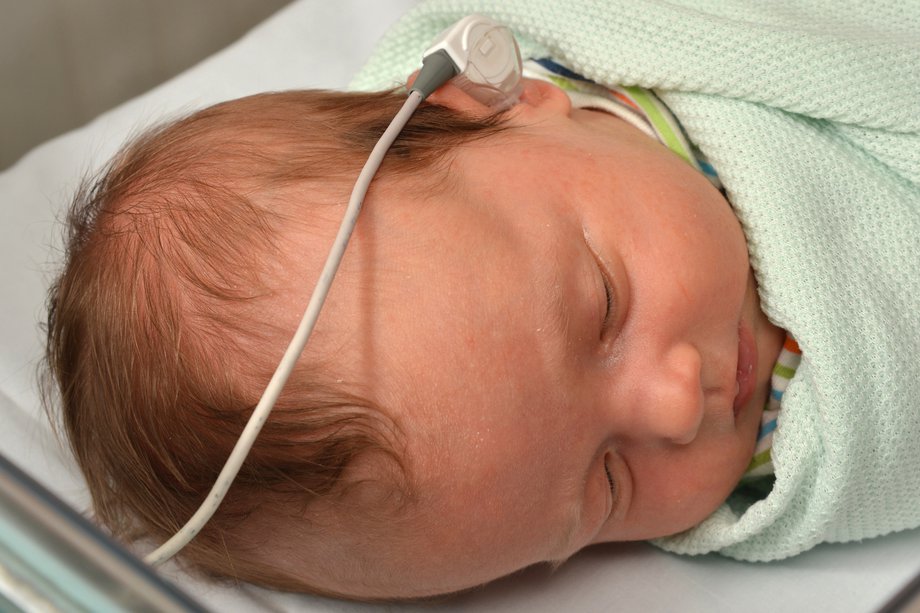
هر کودکی که دچار ناهنجاری گوش است باید در چند ماه اول زندگی تشخیص شنوایی جامع داشته باشد. آزمایش پاسخ شنوایی ساقه مغز (ABR یا BAER) معمولاً اولین گام در ارزیابی بیماران مبتلا به آترزی شنوایی یک طرفه یا دو طرفه است زیرا ممکن است کم شنوایی رسانایی و یا حسی عصبی در هر دو گوش وجود داشته باشد.
اگر تست شنوایی در گوش سالم طبیعی باشد، رشد گفتار و زبان به طور طبیعی اتفاق میافتد و آزمایشات بعدی را میتوان تا 6 ماهگی به تعویق انداخت. با این حال، معاینه روتین کامل و درمان سریع افیوژن گوش میانی برای حفظ شنوایی طبیعی در گوش سالم بسیار مهم است.
در غیر این صورت یک تست شنوایی غیرطبیعی نیاز به تست ABR دارد تا از عملکرد طبیعی حداقل یک گوش اطمینان حاصل شود تا امکان رشد طبیعی زبان فراهم شود. آزمایش ژنتیکی ممکن است در بیماران مشکوک به سندرم نیز ضروری باشد.
درمان آترزی گوش
درمان استاندارد طلایی برای آترزی گوش اکتسابی، ترمیم جراحی است. با این حال، مدیریت در مراحل اولیه بحث برانگیز است. برخی از متخصصان گوش، درمان آنتی بیوتیکی و ضد التهابی را توصیه می کنند، در حالی که برخی دیگر استدلال می کنند که مداخله جراحی تاخیری منجر به پیشرفت فیبروز کانال داخلی می شود.
درمان برای اشکال مادرزادی توسط جانبی بودن وضعیت، وضعیت شنوایی، تمایلات زیبایی و امکان ترمیم شنوایی انجام می شود. آترزی گوش دو طرفه با آزمایش شنوایی شناسی ناموفق تظاهر می کند و به سمعک های انتقال اولیه استخوان نیاز دارد.
در شرایط میکروتیا آترزی گوش، زمان ترمیم آترزی، کانال باید با بازسازی پینا (گوش خارجی) هماهنگ شود. هیچ دستورالعمل مشخصی وجود ندارد و ترمیم شنوایی بر زیبایی ظاهری برتری دارد.
بنابراین، بسیاری از جراحان از ترمیم آترزی کانال قبل از بازسازی ایجاد پینا حمایت میکنند، در حالی که برخی دیگر از سمعک هدایت استخوان تا زمانی که کودک به اندازه کافی بزرگ شود که تحت آترزی چند مرحلهای و ترمیم پینا قرار گیرد، حمایت میکنند.
غضروف دنده معمولاً تا سن 5 یا 6 سالگی برای پیوند یا ترمیم میکروتویا استفاده نمی شود، زیرا گوش طرف مقابل تا این زمان به بیش از 85٪ اندازه بالغ خود رسیده است.
به همین دلیل، ترمیم آلوپلاستیک، مانند Medpor، اغلب به این سن به تعویق میافتد تا تقارن گوش را به حداکثر برساند. قبل از ترمیم جراحی، بیماران از سمعک های هدایت کننده استخوان بهره مند می شوند.
سن مناسب جراحی برای آترزی گوش دو طرفه حدود 5 یا 6 سالگی به دلایل مختلف است. یکی از دلایل، اجازه بلوغ شیپور استاش و پنوماتیزاسیون استخوان تمپورال برای جلوگیری از عوارض گوش میانی است. دلیل دیگر بهبود درک بیمار و انطباق با مدیریت پس از عمل است.
در موارد درمان آترزی گوش یک طرفه، عوامل زیادی وجود دارد که باید در نظر گرفته شود، این عوامل شامل رشد گفتار، زبان و تحصیلی کودک، سطح بلوغ و توانایی شنوایی در گوش طرف مقابل می باشند.
عوارض عدم درمان آترزی گوش و یا جراحی
عوارض آترزی گوش مادرزادی درمان نشده شامل تاخیر در رشد زبان و ناتوانی های یادگیری شدید است. بیماران مبتلا به تنگی کانال های گوش نیز در معرض افزایش خطر کلستئاتوم کانال خارجی هستند که می تواند از طریق گوش میانی فرسایش یابد و بنابراین نیاز به مداخله جراحی دارد.
شایع ترین عوارض بعد از عمل ترمیم آترزی گوش نیز شامل جانبی شدن پیوند پرده تمپان، تنگی مجدد کانال، اختلال عملکرد مفصل گیجگاهی فکی و فلج عصب صورت است. سایر عوارض شامل اختلال چشایی، کاهش شنوایی حسی عصبی، کاهش شنوایی هدایتی، عفونت و سرگیجه است.
کلام پایانی
مانند هر بیماری پزشکی، تشخیص زودهنگام آترزی گوش به طور قابل توجهی نتایج درمان را بهبود می بخشد. این امر مستلزم آموزش بیمار در مورد خطر بیماری و اهمیت ارزیابی و پیگیری است.
بهترین و موثرترین کار مراجعه به پزشکان و متخصصین گوش و حلق و بینی، جراحان پلاستیک، نوروتولوژیست ها، شنوایی شناسان و گفتار درمانگران می باشد.
همچنین مشاوره ژنتیک ممکن است در موارد سندرم مفید باشد. همه اعضای تیم باید آشکارا با بقیه اعضای تیم ارتباط برقرار کنند و سوابق دقیق و به روز نگه دارند تا کل تیم بتوانند به اطلاعات بیمار برای هدایت فرآیند تصمیم گیری خود دسترسی داشته باشند.
در صورت داشتن سوالات بیشتر به وب سایت کلینیک کازمدیک پروتز مراجعه نمایید.